Cervicalgia
La zone della cervicale è compresa tra l'osso occipitale (la nuca del capo) e la 7^ vertebre cervicale (articolazione C7/D1).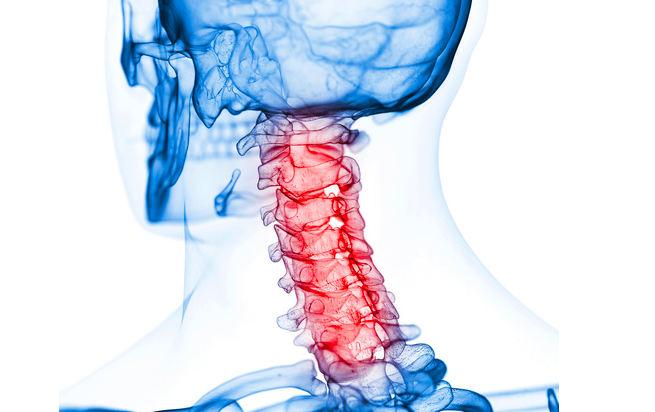
Da punto di vista funzionale la cervicale è il perno attorno il quale ruota il capo per orizzontalizzare lo sguardo, condizione fondamentale per mantenere il nostro equilibrio ed avere una forma di socialità verso il mondo che ci circonda.
Dal punto di vista anatomico il rachede cervicale è suddiviso in:
- superiore, con la funzione orientamento del capo nello spazio, grazie alla presenza delle prime 2 vertebre cervicali che hanno una conformazione particolare e diversa ta tutte le altre (atlante, anello osseo sul quale bascula l'occipite, e l'epistrofeo formato da un perno attorno al quale ruota il capo);
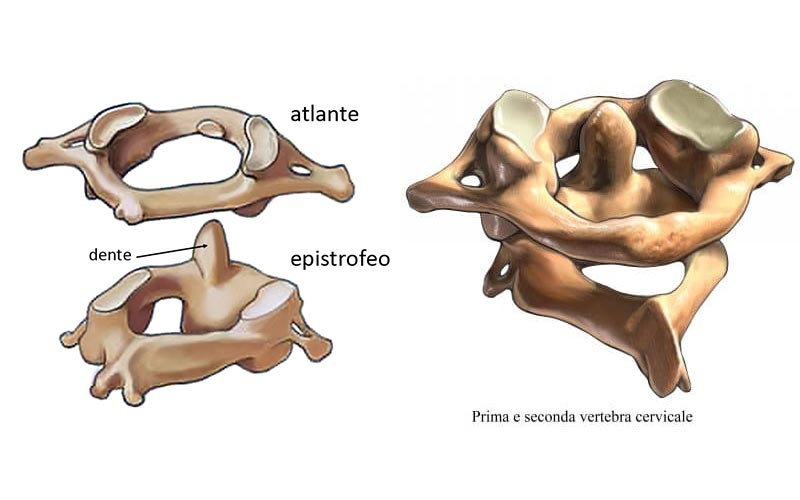
- inferiore, formata dalle vertebre che vanno dalla C3 alla C7, che consente il movimento della cervicale sui tre assi di rotazione.
La cervicalgia, ovvero il dolore localizzato nella parte posteriore del collo, a livello delle vertebre del rachide cervicale, è stimato che colpisca la metà della popolazione almeno una volta nella vita.
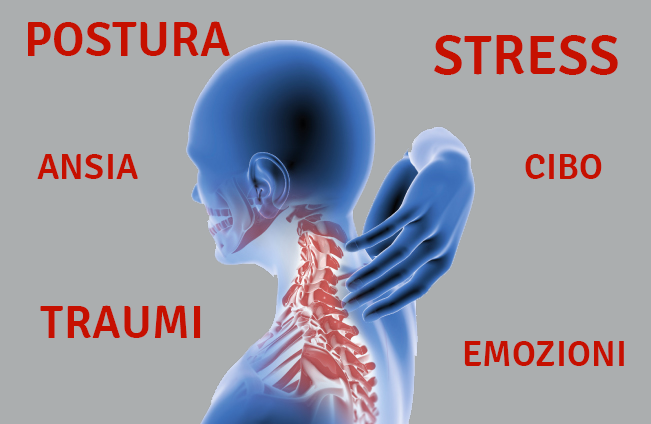
Le cause di questa patologia, da punto di vista funzionale (biomeccanico) sono da ricercarsi nel fatto che la colonna è costituita da parti che hanno funzione di contenimento con una ridotta mobilità (nuca, dorsale, sacro), e zone deputate principalemnte al movimento (cervicale e lombare), più esposte quindi al fenomeno dell'usura.
Altre cause sono sicuremante legate alla conformazione congenita del rachide, ove la riduzione o l'accentuazione delle curve è alla base della comparsa dei sintomi: è noto infatti che la colonna tende a compensare per permettere ugualmente il funzionamento dell'intero sistema, ma a forza di consentire degli atteggiamenti impropri si generano delle tensioni che si aggiungono al già descritto problema dell'usura.
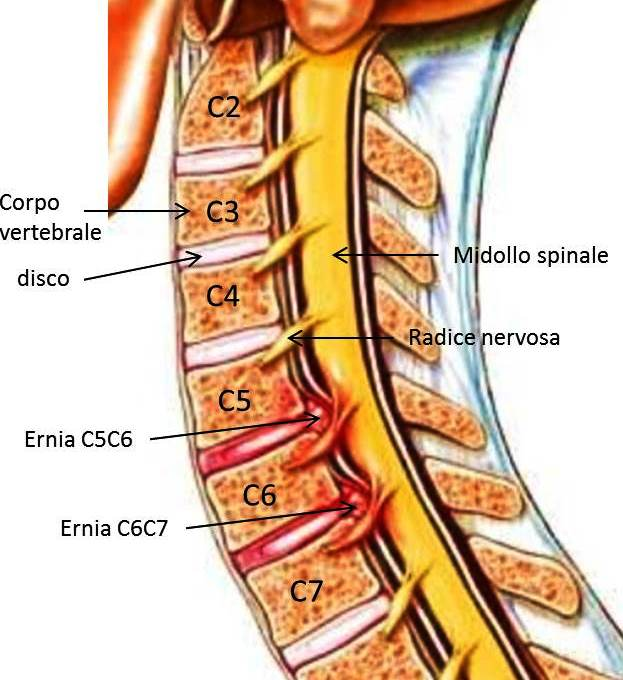
Inoltre poi lo stile di vità scorretto con l'assunzione pressocché costante di posture sbagliate facilità la comparsa dei sintomi, così come gli eventi traumatici improvvisi (colpi di frusta), la presenza di ernie e protrusioni, gli interventi chirurgici, le tensioni psicoemotive, l'attività fisica estrema e la sedentatietà.
 |
 |
La cervicalgia può essere anche secondaria a patologie a carico degli organi di senso (udito con acufeni, ronzii e sendromi varie, vista con offuscamenti o problemi del visus) e dell'articolazione temporo mandibolare (Atm)causate da alterazioni di tipo occlusale.
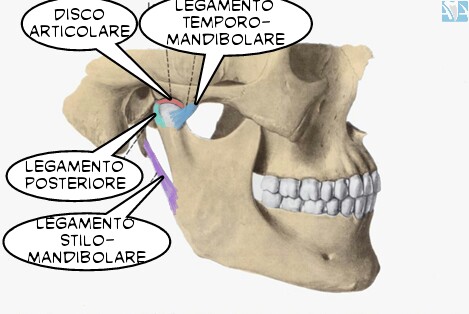
L'alterazione del normale funzionamento degli apparati genera degli atteggiamenti posturali di difesa che se mantenuti nel tempo provocano la comparsa dei sintomi.
QUALI SONO I SINTOMI
In base all'area interessata, parliamo di:
- cervicalgia pura, quando il sintomo più frequente è il dolore nella zona del collo;
- cervico – brachialgia, il dolore è nella zona del collo e delle spalle (in particolare a carico del muscolo splenio della testa e del collo, del trapezio e del muscolo elevatore della spalla), ma a volte può arrivare anche fino alla mano (interessamento di un nervo del plesso brachiale);
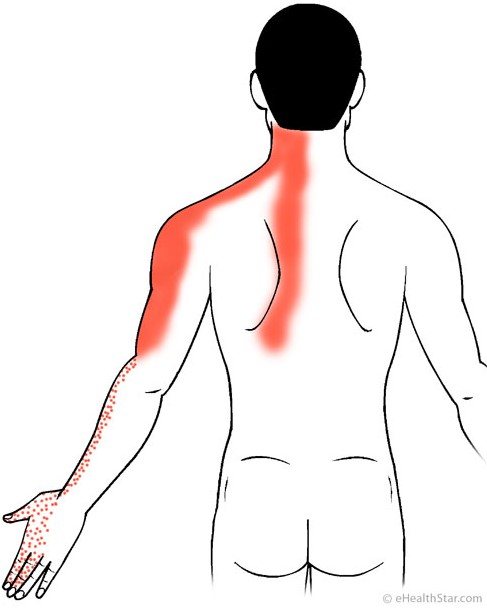
- sindrome cervico – cefalica, quando al dolore al collo si può associare anche mal di testa, vertigini (con conseguente sensazione di nausea e vomito nei casi più importanti), disturbi della deglutizione.
Il sintomo più frequente rimane quindi il dolore, e nella maggior parte dei casi regredisce in qualche giorno, magari anche con l'utilizzo di farmaci Fans (antinfiammatori) e miorilassanti.
Nel caso di cervico brachialgia (interessamento del plesso brachiale), la regressione dei sintomi potrebbe essere più complessa e richiedere l'utilizzo di corticosteroidi e integratori di sostegno per i nervi (vitamine gruppo B).
Per quanto riguarda la sindrome cervico – cefalica, i miglioramento dei sintomi ovviamente è secondario alla risoluzioni (ove possibile) delle patologie a carico dei vari sistemi.
COME VIENE EFFETTUATA LA DIAGNOSI
La visita medico specialistica è sicuramente il primo passo per capire da cosa deriva il dolore.
La diagnosi differenziale è importantissima, in quanto lo stesso dolore con modalità certamente differenti, può essere causato da diversi organi e strutture in sofferenza.
Il dolore può essere causato da:
- contratture muscolari, primarie o secondarie a qualche altra patologia in essere;
- presenza di patologie discali (protrusioni o ernie);
- alterazioni alla struttura ossea (verticalizzazioni o iperlordosizzazioni;
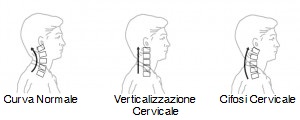
- artrosi
- altre sindromi ossee (sindrome delle faccette articolari);
- patologie a carico dei nervi del tratto cervicale, sia all'origine sia durante il loro decorso;
- listevi vertebrali (scivolamenti).
Per un corretto inquadramento del problema, ma soprattutto per approntare un percorso terapeutico adatto, è fondamentale capire di che natura è il dolore.
A tal proposito il medico si avvale anche di esami strumentali che aiutano nella formulazione della diagnosi precisa:
- la radiografia (rx) in 2 proiezioni (se non ci sono sintomi di tipo neurologico) oppure in 4 (anche con le proiezioni oblique per vedere la pervietà dei forami di coniugazioni tra le vertebre), consente di vedere la conformazione della struttura ossea indagata, di studiare eventuali riduzioni degli spazi tra le vertebre, riduzione od accentuazione di curva, scivolamenti ed artrosi;
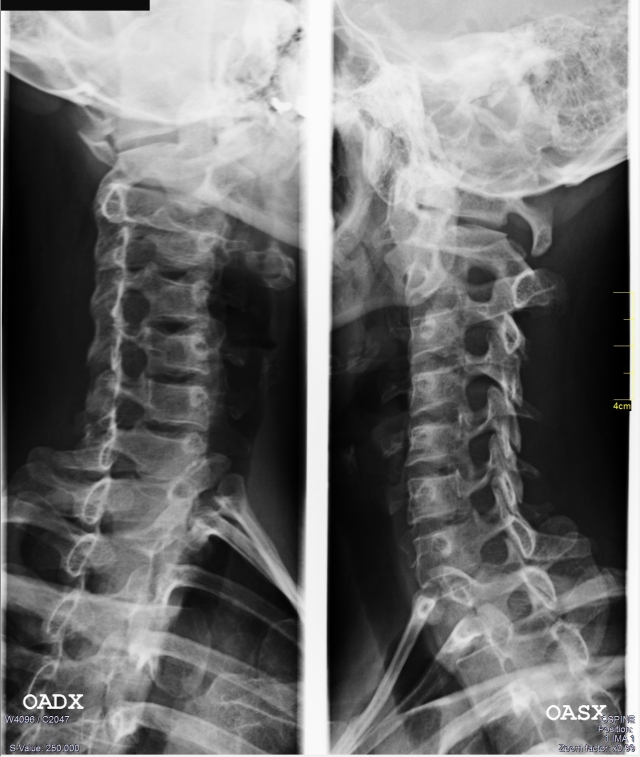
- la rmn invece consente di vedere le strutture molli in sofferenza, quindi parliamo di dischi intervertebrali (ernie e protrusioni), di nervi del plesso brachiale, di legamenti e di articolazioni minori (ma ugualmente importanti, come ad esempio quelle delle faccette articolari);
- l'elettromiografia (emg) che indaga la conduzione del nervo quando si presenta una sofferenza neurologica;
- la Tac in sostituzione o in aggiunta alla Rmn.
Successivamente il paziente viene inviato dal fisioterapista, che avrà il compito di svolgere un esame accurato sotto il profilo riabilitativo e concorderà con il medico il protocollo da eseguire.
L'osteopata è una figura professionale del settore riabilitativo con competenze olistiche, in quanto il suo percorso formativo abbraccia il settore riabilitativo ufficiale a tutto tondo. A lui è richiesta la valutazione funzionale del problema, che può essere dovuta alla sofferenza a distanza di altri settori, dove poi sarà in effetti concentrato il trattamento manuale.
Altra figura di riferimento il medico gnatologo, deputato a verificare la presenza dei disordini all'apparato cranio cervico mandibolare, che possono determinare la sofferenza della zona cervicale.
La cosa fondamentale da capire è che queste figure professionali (medici specialisti, fisioterapisti ed osteopati), portano differenti punti di vista sotto i quali si può vedere ed affrontare uno stesso problema.
RIMEDI
Essendo una algia vertebrale il trattamento può essere sia conservativo sia chirurgico.
Ove possibile la via conservativa è sicuramente quella da preferire. Nelle fasi acute l'utilizzo di farmaci Fans e/o corticosteroidi è sicuramente indicato e per un periodo adeguato e cocncordato con il medico specialista. Quando i sintomi sono alleviati, l'intervento del fisioterapista e dell'osteopata garantiscono un recupero veloce e duraturo nel tempo. La fisioterapia affronta il problema sia con terapie fisiche, ovvero con macchinari di classe medica che interagiscono chimicamente con i tessuti in sofferenza, sia von terapie manuale che sviluppano un effetto meccanico sui tessuti, stimolando l'analgesia e la rigenerazione tissutale.
Le terapie fisiche indicate sono:
- la tecarterapia (effetto vascolarizzante)
- la laserterapia ad alta potenza (aumenta della soglia di percezione delle terminazioni nervose e, inoltre, contribuisce a liberare endorfine, che notoriamente sono dotate di una potente attività analgesica ed eccitante);
- l'ipertermia (incrementa l’afflusso ematico che stimola i processi di riparazione tessutali favorendo l’apporto di substrati organici e l’eliminazione dei cataboliti);
- l'elettroterapia in genere.
Le tecniche manuali sono:
- la massoterapia (vascolarizza e diminuisce le tensioni muscolari);
- la kinesiterapia (diminuische la rigidità articolare e di conseguenza quella muscolare, consentendo il recupero dell'articolarità con conseguente effetto antalgico ed antinfiammatorio);
- tecniche neurodinamiche (in caso di irradiazione nervosa);
- la ginnastica posturale (per la correzione della postura);
- il kinesio taping (stimola continuamente il miscrocircolo) linfatico;
- terapia manuale (chiropratica ed osteopatica).
Ogni specialista della riabilitazione applicherà al protocollo di intervento sul paziente tutta la sua esperienza e fantasia, che uniti alla preparazione universitaria, determineranno un percorso terapeutico sempre individuale, ma che rispetti gli obiettivi terapeutici predisposti dal medico specialista.
L'osteopatia deve essere sempre presente nei protocolli di intervento, in quanto consente di migliorare la salute generale del paziente, trattando delle disfunzioni che possono essere causa del problema ma in altri distretti e che altrimenti verrebbero ignorate. Lo gnatologo può consigliare e confezionare i bite o gli attivatori per la correzione del problema cranio – cervico – mandibolare ed il miglioramento della postura.
Pilastro della riabilitazione è l'educazione del paziente all'assunzione ed al mantenimento di posture corrette.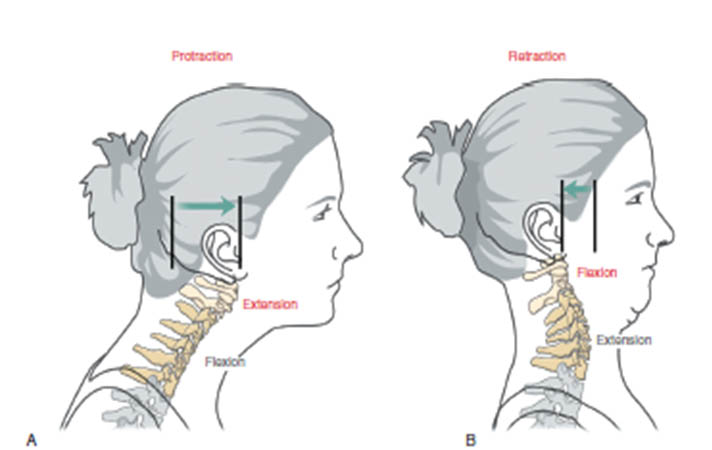
Dato che la maggior parte delle persone passa gran parte della giornata seduta, senza il compenso degli arti inferiori, spesso il tratto cervicale va in disfunzione in quanto “ultimo tratto” della colonna che subisce la correzione visiva, a prescindere da tutto quello che accade nei distretti inferiori.
Questo significa che la cervicale essendo l'ultimo tratto di compenso della colonna, non avere o assumere costantemente delle posture sconvenienti sovraccarica irrimediabilmente la cervicale, che prima o poi manifesterà i sintomi dell'infiammazione.
Quando da subito la situazione clinica lo suggerisce, oppure quando i percorsi terapetuici proposti non hanno dato riscontri sufficentemente positivi sulla patologia e sulla salute del paziente, la via da percorrere è quella chirurgica.
METODO DI RECUPERO “FISIO EUR - 5 FASI”
1^ fase: Controllo del dolore.
L'utilizzo dei mezzi fisici è una valida alternativa ai presidi farmacologici (ove indicati), e consentono la riduzione e la gestione del dolore. Si effettuano sedute plurisettimanali in base alla gravità del problema:
- tecarterapia;
- ultrasuonoterapia;
- ipertermia;
- laserterapia yag;
- elettrostimolazioni antalgiche;
- magnetoterapia (c.e.m.p.) nelle ore notturne;
- applicazione impacchi caldi (tepore) per pochi minuti con lo scopo di rilassare la fibra muscolare.
2^ fase: Recupero dell'articolarità e della flessibilità.
Viene utilizzato un prudente protocollo di intervento manuale del terapista e di esercizi volti al recupero del movimento della zona interessata dal problema, senza correre il rischio di riacutizzare il processo infiammatorio. Si effettua:
- cauta kinesiterapia;
- esercizi di mobilizzazione in ogni direzione per il recupero della mobilità;;
- terapia manuale;
- kinesio taping;
- seduta osteopatica.
3^ fase: Recupero della forza e della resistenza muscolare.
Questa è la fase in cui si rinforza la componente muscolare, con esercizi di tipo isometrico, concentrico ed eccentrico, perché il muscolo diventi non solo forte ma anche capace di reagire alle tensioni e proteggere l'articolazione. Le sedute sono plurisettinamali e comprendono:
- kinesiterapia attiva;
- kinesiterapia contro resistenza;
- Energia Vibratoria Muscolare (EVM);
- massoterapia decontratturante;
- kinesio taping;
- esercizi contro resistenza.
4^ fase: Recupero della coordinazione.
Un'affezione del sistema muscolo scheletrico altera il sistema di percezione del corpo nello spazio e del movimento. In questa fase si eseguono sedute mirate al recupero di queste funzionalià che risultano fondamentali nella prevenzione di eventuali ricadute:
- sedute di ginnastica propriocettiva;
- esercizi di controllo del movimento;
- esercizi di rinforzo muscolare sotto controllo propriocettivo;
- massoterapia decontratturante.
5^ fase: Recupero della gestualità quotidiana.
Al paziente viene suggerito un programma terapeutico finalizzato al recupero delle funzioni normali, si studia pertanto il suo stile di vita e si riproducono esercizi con movimenti utili quotidiani:
- metodo dell'Approccio Sequenziale e Progressivo (ASP);
- nuoto;
- esercizi della quotidianità;
- osteopatia.
CONCLUSIONI
Fisio Eur attenta alle esigenze nel tempo del paziente, suggerisce dei follow up periodoci con lo scopo di ricordare le abitudini quotidiane corrette e funzionali al mantenimento dello stato di salute acquisito.